|
L
|
A LEISHMANIOSIS |
|
www.labordadurtx.org
>> divulgación >> sanidad >> Leishmaniosis
|
¿Qué es la leishmaniosis canina?
Es una enfermedad crónica, multisistémica (afecta a diversidad de órganos) y que si evoluciona de forma natural, suele ser fatal para el perro que la padece. En la cuenca mediterránea esta enfermedad está producida por
 |
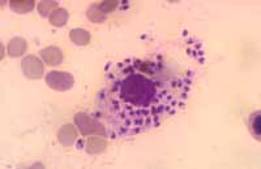
fotografía 1 |
Leishmania infantum, un protozoo capaz de parasitar un tipo de células
del organismo, los macrófagos, células que en principio tienen
la función de destruir a éstos y otros microorganismos.
Las leishmanias en el interior de los macrófagos adoptan una forma ovoide,
sin flagelo externo, de 2-5 micras de diámetro, que recibe el nombre
de amastigote
(fotografía 1; Macrófago con amastigotes de Leishmania).
Los amastigotes se dividen por fisión binaria hasta producir la rotura
del macrófago, lo que les permite invadir nuevas células.
¿Cómo se transmite esta enfermedad?
 |
fotografía 2 |
En la naturaleza, la enfermedad se transmite mediante las picaduras de unos
pequeños insectos, los flebotomos (fotografía 2;
Flebotomo, insecto que trasmite las leishmaniosis) (fotografía
3; Detalle de flebotomo, en realidad es una mosca, no un mosquito).
Tras la picadura a un vertebrado infectado por leishmanias, el flebotomo ha
podido ingerir sangre con macrófagos cargados de amastigotes, que son
liberados dentro del aparato digestivo y se transforman en promastigotes (formas
más alargadas y con un flagelo externo) que se dividen por fisión
binaria a gran velocidad y alcanzan zonas superiores del aparato digestivo del
insecto. A partir de este momento, si el flebotomo pica a un hospedador vertebrado
susceptible tiene capacidad de inocular los promastigotes.
Los flebotomos se caracterizan por su pequeño tamaño (las formas
adultas apenas alcanzan los 3 mm. de longitud), por presentar un color ocre-amarillento
y por poseer todo su cuerpo cubierto por un manto piloso, incluidas las dos
alas. Se diferencian de las demás especies de mosquitos en que no emiten
un sonido de zumbido al volar. Cuando se disponen a picar, saltan con las alas
erguidas sobre el cuerpo del animal y también pican a los humanos de
la misma forma. Sólo las hembras actúan como agentes transmisores,
ya que necesitan ingerir sangre para el desarrollo de los huevos.
¿Dónde y cuándo se encuentran los flebotomos?
El período de actividad de las formas adultas es muy variable dependiendo
de la climatología. En condiciones favorables puede extenderse desde
principios de la primavera hasta finales del otoño. Las larvas del cuarto
estadío entran en dispausa cuando las condiciones ambientales son desfavorables.
La actividad diaria de las formas adultas es crepuscular, iniciándose
después de la puesta del sol y prolongándose hasta primeras horas
de la madrugada, siempre que la temperatura sea superior a los 18-20º C
y la lluvia y el viento estén prácticamente ausentes. El radio
de acción, siempre limitado de los flebotomos, depende de la disponibilidad
de los hospedadores vertebrados de los que alimentarse y de la existencia de
lugares de reposo y/o puesta, desplazándose en cortos vuelos a pocos
centímetros del suelo, como si se tratara de minúsculas mariposas.
Buscan el alimento de sangre gracias al olor del animal que les llega a través
de las corrientes de aire. Entonces vuelan en contra de dichas corrientes para
asentarse y picar.
Es en el exterior donde se encuentra el hábitat natural de los flebotomos;
lugares tranquilos, con escasa iluminación, moderada temperatura, una
elevada humedad y un constante y alto contenido de materia orgánica,
tales como madrigueras, cuevas, hendiduras del terreno, oquedades de los árboles,
vertederos, alcantarillas etc., aunque también pueden vivir en el interior
de las viviendas, establos, garajes, etc. si se dan unas condiciones favorables.
¿Cuál es el ciclo biológico de los flebotomos?
Los flebotomos ponen huevos de forma alargada, cuyo tamaño oscila entre 0,2 y 0,3 milímetros. Las larvas tienen una morfología parecida a una pequeña oruga. La evolución de
 |
fotografía 3 |
¿Es una enfermedad muy frecuente en el perro y está muy extendida en nuestro país?
La leishmaniosis canina se diagnostica en la mayor parte de la geografía
española, siendo la zona centro (meseta central) y toda la cuenca mediterránea
las áreas más afectadas, en donde se alcanzan unas tasas de incidencia
anual entre un 3 y un 5%.
No obstante, las características epidemiológicas de esta enfermedad,
principalmente en lo referente a la localización del agente transmisor,
hacen que su distribución geográfica incluso dentro de un área
endémica sea muy heterogénea, comprobándose la existencia
de zonas con un importante número de casos junto a otras, a pocos kilómetros,
en donde apenas existen casos de enfermedad. La permanencia temporal de los
perros en estos focos y su traslado posterior a otras localidades, conduce a
que se diagnostiquen casos, incluso, en lugares en principio libres de esta
patología.
El desarrollo de la leishmaniosis en el perro depende de numerosos factores.
La receptividad de los animales es muy variable; los niveles de infección
en algunas razas puras son más elevados en relación a los perros
cruzados autóctonos. Antes de la fase de diseminación o después
del tratamiento en algunos animales no se desarrolla infección y se produce
una curación. La duración del período de incubación
varía de 3 a 5 meses hasta varios años.
¿Qué síntomas presentan los perros afectados?
En el lugar de inoculación se puede producir una lesión o chancro
de inoculación. Es lo que en el perro denominaremos Leishmaniosis Cutánea
Localizada. Esta lesión es siempre asimétrica y presenta tres
fases bien diferenciadas: fase precoz, caracterizada por una lesión eritemo-escamosa
de 10 a 15 mm. de diámetro rodeada por un anillo
edematoso, fase intermedia, úlcero-costrosa con un tamaño de 2
a 3 cm. de diámetro, y fase precicatricial, que
precede a la desaparición definitiva de la lesión.
Tras un largo período de incubación, pueden aparecer una gran
variedad de síntomas y lesiones con distinta
gravedad y frecuencia. La inconstancia en la presentación de los síntomas
y lesiones ha conducido a la descripción de distintos cuadros clínicos
para este proceso: cutáneo, visceral o mixto.
Las manifestaciones cutáneas más frecuentes son: alopecia, descamación
y úlceras principalmente localizadas en
distintas zonas de la cabeza (hocico, orejas, alrededor de los ojos, etc.) y
las extremidades (articulaciones,
almohadillas plantares, cola, etc.) En un menor número de ocasiones pueden
presentarse lesiones oculares (conjuntivitis, queratitis, etc.), crecimiento
exagerado de las uñas y nódulos cutáneos o muco-cutáneos
de distinto tamaño y localización.
Los síntomas viscerales principales son: adenopatías (inflamación
de los ganglios), pérdida de peso a pesar del mantenimiento del apetito,
atrofia muscular, hemorragias, aumento de tamaño del hígado y
del bazo, anemia, cojerasy, en las fases terminales, signos de insuficiencia
renal (poliuria (orinar mucho), polidipsia (mucha sed), uremia (aumento de la
urea en sangre), etc.).
La realidad es que esta diversidad clínica parece estar en función
principalmente de la duración del proceso y de la respuesta particular
de cada paciente, pudiendo diagnosticarse casos sin apenas sintomatología
o incluso
asintomáticos, junto a casos graves donde están presentes la mayor
parte de los síntomas.
¿Como sé si mi perro tiene esta enfermedad?
En el perro las leishmanias raramente se observan en sangre. Los órganos
que poseen células linfoides y macrófagos son los que se afectan
con mayor frecuencia (ganglios linfáticos, médula ósea,
bazo).
Tanto la sintomatología como las alteraciones encontradas en los análisis
clínicos rutinarios (en función de los distintos órganos
que pudieran estar afectados) tienen un gran valor orientativo en el diagnóstico.
Sin embargo sólo a través de métodos específicos,
parasitólogicos e inmunológicos, se puede realizar un diagnóstico
definitivo y certero.
El diagnóstico parasitológico, es decir, la observación
e identificación de los amastigotes a partir de muestras recogidas de
distintos tejidos (ganglio linfático, piel, médula ósea),
únicamente tiene valor en caso positivo, pues la obtención de
resultados negativos no descarta la posible infección. Los tests inmunológicos
que permiten detectar la presencia de anticuerpos específicos antileishmania
a partir de una muestra de sangre, ofrecen una mayor sensibilidad e igualmente
son altamente específicos, ya que la presencia de estos anticuerpos son
el testimonio de que se ha producido el contacto con este protozoo.
La aplicación de técnicas de biología molecular basadas
en el ADN ofrece ventajas al diagnóstico de las enfermedades infecciosas
tales como su sensibilidad, capacidad de identificar el microorganismo responsable
y no depender de la respuesta inmune del hospedador. La amplificación
de una secuencia especifica del ADN genómico o del kinetoplasto de leishmania
mediante la técnica de reacción en cadena de la polimerasa (PCR)
mejora los resultados obtenidos mediante examen directo, cultivo y técnicas
serológicas convencionales. No es difícil prever que la técnica
de la PCR como consecuencia de su creciente disponibilidad será el método
mas adecuado para el diagnostico de la leishmaniosis.
¿Qué debo hacer si mi perro tiene leishmaniosis?
La primera recomendación es informarse bien respecto a las características
de esta enfermedad. En muchas ocasiones la gravedad del proceso no está
relacionada con las manifestaciones clínicas que se observan, por lo
que se debe requerir un completo examen clínico para conocer el estado
general de su mascota y, en función de éste, considerar la posibilidad
del tratamiento. Su veterinario es quien mejor le informará y ayudará
a adoptar una decisión.
Nunca se debe dejar evolucionar espontáneamente el proceso, ya que supone
un importante riesgo no sólo para la salud de su mascota, sino como fuente
de transmisión de la enfermedad. A veces, la decisión más
apropiada no es otra que el sacrificio humanitario de la mascota.
¿Se puede curar la leishmaniosis canina?
Desafortunadamente, los fármacos disponibles en la actualidad frente
a la leishmaniosis canina no llegan a producir la curación definitiva.
Sin embargo, la mayoría de los casos, salvo aquéllos que presenten
graves complicaciones renales o hepáticas, tienen una buena respuesta
a la terapia y alcanzan la remisión clínica. Estos períodos
de remisión tienen una duración variable, presentándose
a continuación, en la mayoría de los casos, fases de recaídas
que pueden ser, si no evitadas, al menos controladas.
La respuesta a la terapia tanto a corto, medio y largo plazo es mucho más
favorable cuando ésta se instaura en fases tempranas de enfermedad, lo
que hace sumamente importante el haber efectuado un diagnóstico precoz.
Los fármacos más utilizados frente a la leishmaniosis canina son
los antimoniales, existiendo un producto específico en el vademécum
veterinario frente a este proceso: el Glucantime.
Durante la administración del tratamiento, en algunas ocasiones, pueden
presentarse efectos secundarios por lo que se precisa de una adecuada atención
veterinaria. Algunos veterinarios también recetan alopurinol por vía
oral.
Igualmente, el control clínico es necesario para establecer la correcta
duración de la terapia, en función de la respuesta individual
de cada paciente.
¿Mi perro supone un riesgo y puede llevar una vida normal?
Tras la administración de una terapia adecuada y alcanzada la remisión
clínica, los protozoos que resisten al tratamiento quedan acantonados
en órganos internos, por lo que el riesgo de transmisión es mínimo
y prácticamente inexistente si se adoptan las medidas profilácticas
adecuadas para evitarla.
Durante los períodos de remisión las mascotas pueden llevar una
vida perfectamente normal sin que suponga un mayor motivo de preocupación
para su propietario.
Una alimentación inadecuada, situaciones de estrés, esfuerzo,
debilidad y padecimiento de otros procesos condicionan la capacidad de respuesta
del organismo, actuando como factores de riesgo para que se produzca la reagudización
del proceso. El mantener un buen estado general, sanitario y nutricional del
animal permite obtener la mejor evolución post-tratamiento.
¿Cómo prevenir las recaídas?
El control veterinario, mediante la realización de análisis clínicos,
es la única forma de detectar las recaídas, incluso antes que
reaparezcan los síntomas.
Las consultas periódicas, especialmente en los momentos previos a la
presencia de las formas adultas de los flebotomos, constituyen la mejor práctica,
no sólo para mantener el mejor estado de salud de su mascota, sino para
interrumpir la cadena epidemiológica, con la instauración de nuevos
tratamientos cuando se haya detectado una recaída.
¿La enfermedad pueda afectar a las personas?
En España, la leishmaniosis es una zoonosis (enfermedades que pueden
transmitirse a las personas), produciendo tanto cuadros de leishmaniosis visceral
como cutáneos.
La leishmaniosis cutánea se caracteriza por una lesión nodular
en la piel (Botón de Oriente), en el lugar de inoculación. En
las primeras fases la lesión es cerrada, pero más tarde se desarrolla
una pequeña úlcera, rodeada de una zona inflamada, que le da un
aspecto de pequeño cráter. La lesión cutánea evoluciona
hacia la curación espontánea en el plazo de unos cuantos meses.
Hasta hace unas décadas la principal población de riesgo de leishmaniosis
visceral eran los niños menores de 5 años (Kala-azar infantil),
población que en la actualidad está siendo sustituida por personas
inumunodeprimidas por distintas causas (transplantes, corticoterapia prolongada,
infección por virus de inmunodeficiencia humana, etc). No obstante, los
casos de leishmaniosis visceral humana son infrecuentes y es considera como
una enfermedad de muy baja incidencia.
La leishmaniosis visceral humana cursa como una enfermedad febril crónica
con afectación sistémica, siendo la anemia, la leucopenia (bajo
número de leucocitos), la hepatomegalia (aumento del hígado) y
la esplenomegalia (aumento del bazo), los signos clínicos más
característicos.
Debido a su baja incidencia, lo que determina que en ocasiones no se sospeche
de ella, y a las frecuentes infecciones oportunistas que la acompañan,
muchas veces, la leishmaniosis visceral es mal o tardíamente diagnosticada.
Sólo en estos casos el pronóstico puede ser más incierto
y la evolución grave, ya que el resto de los casos suele presentar una
respuesta favorable a la terapia.
No obstante, hemos de aclarar que el sistema inmune de las personas en la mayoría
de los casos está preparado para vencer esta enfermedad, en cambio en
el perro no. Solo algunas personas con enfermedades o inmunodeoprimidos se pueden
contagiar, y hay que aclarar que SÓLO si les pica un mosquito infectado,
NUNCA por el contacto con el perro, su sangre o saliva.
¿Cómo se puede prevenir la enfermedad?
Hay varios grupos de científicos trabajando en una vacuna. Hoy en día
no se ha podido encontrar ningún antígeno suficientemente potente
para crear una vacuna eficaz. Los científicos calculan que tendremos
que esperar como mínimo 5 años para tener disponible una vacuna
comercial eficaz. Hasta que no llegue esta vacuna, todas las medidas profilácticas
van encaminadas a interrumpir la cadena epidemiológica de esta zoonosis
a distintos niveles: lucha antivectorial y protección de la población
sana susceptible.
Los principales objetivos de la lucha antivectorial son reducir el número
de vectores y evitar su picadura. Para ello, se adoptarán toda una serie
de medidas ambientales, encaminadas a eliminar los hábitats ideales para
el desarrollo de los flebotomos, tapando oquedades de los árboles y grietas
de las paredes y suelos, limpiando de hojarasca y de otros restos de materia
orgánica nuestro entorno, etc.
En las épocas de mayor actividad de los flebotomos, se emplearán,
de forma racional, insecticidas según principio activo, forma de presentación,
etc., tanto en ambientes interiores, como en los ambientes exteriores que sospechemos
puedan ser lugares de reposo de estos insectos. Otra medida a tener en cuenta
es mantener al perro dentro de la casa desde el atardecer al amanecer entre
los meses de mayo y octubre.
Pueden ser igualmente utilizados insecticidas (y/o repelentes) en forma de sprays,
lociones, champús, collares, etc., formulados específicamente
para ser aplicados directamente sobre los animales o las personas. En el 2º
congreso internacional de leishmaniosis canina que se celebró en Sevilla
en febrero del año 2002 se concluyó que el único producto
con una protección demostrada es un collar impregnado de deltametrina
(Scalibor®). En este congreso se presentaron 4 estudios hechos por diferentes
investigadores que llegaron a la misma conclusión, demostrándose
que este producto llega a proteger hasta el 95 %.
Por último, otra medida importante, que podría ser considerada
como profiláctica, es controlar una o dos veces al año a nuestros
perros, así como a todos aquellos perros de nueva incorporación,
con el fin de poder establecer, precozmente, el diagnóstico en el caso
que se produzca la infección.
|
JOAN FERRER i SIRVENT
LA BORDA D'URTX 17538 URTX (Girona) CATALUNYA Telf: +34-629-613399 e-mail: joanferrer@labordadurtx.org |